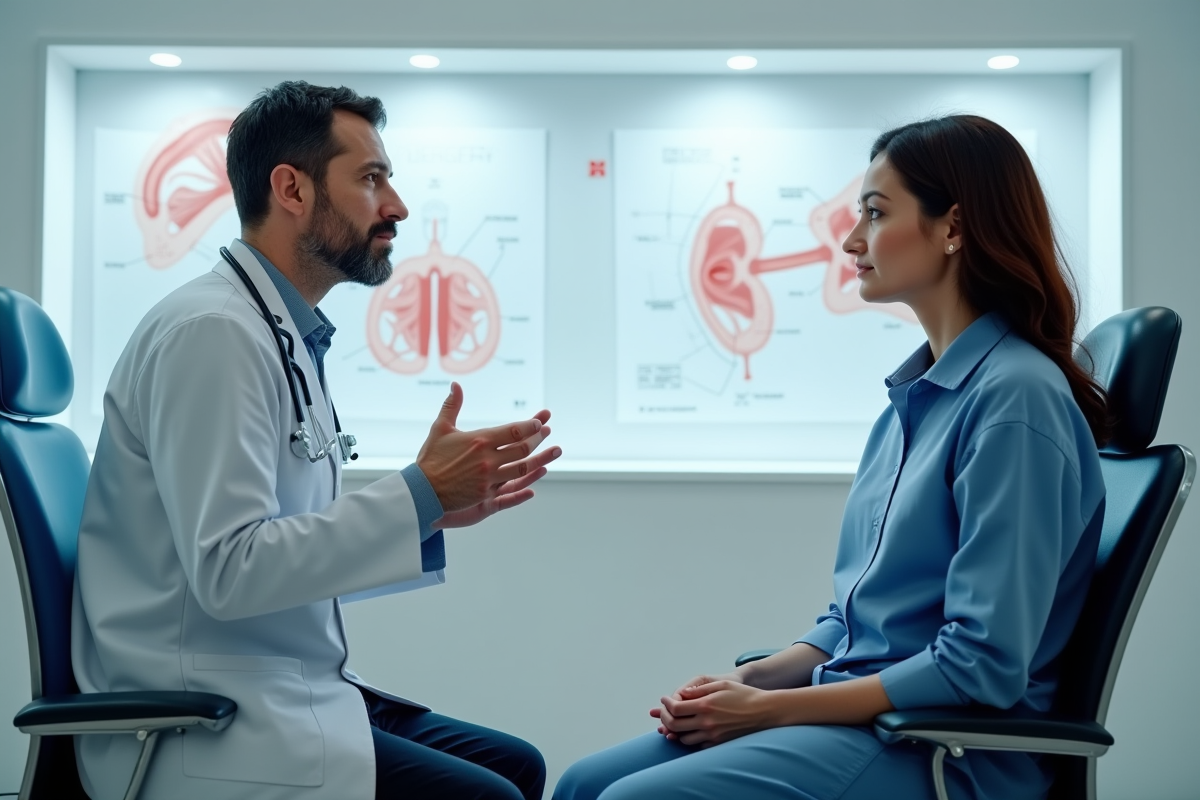
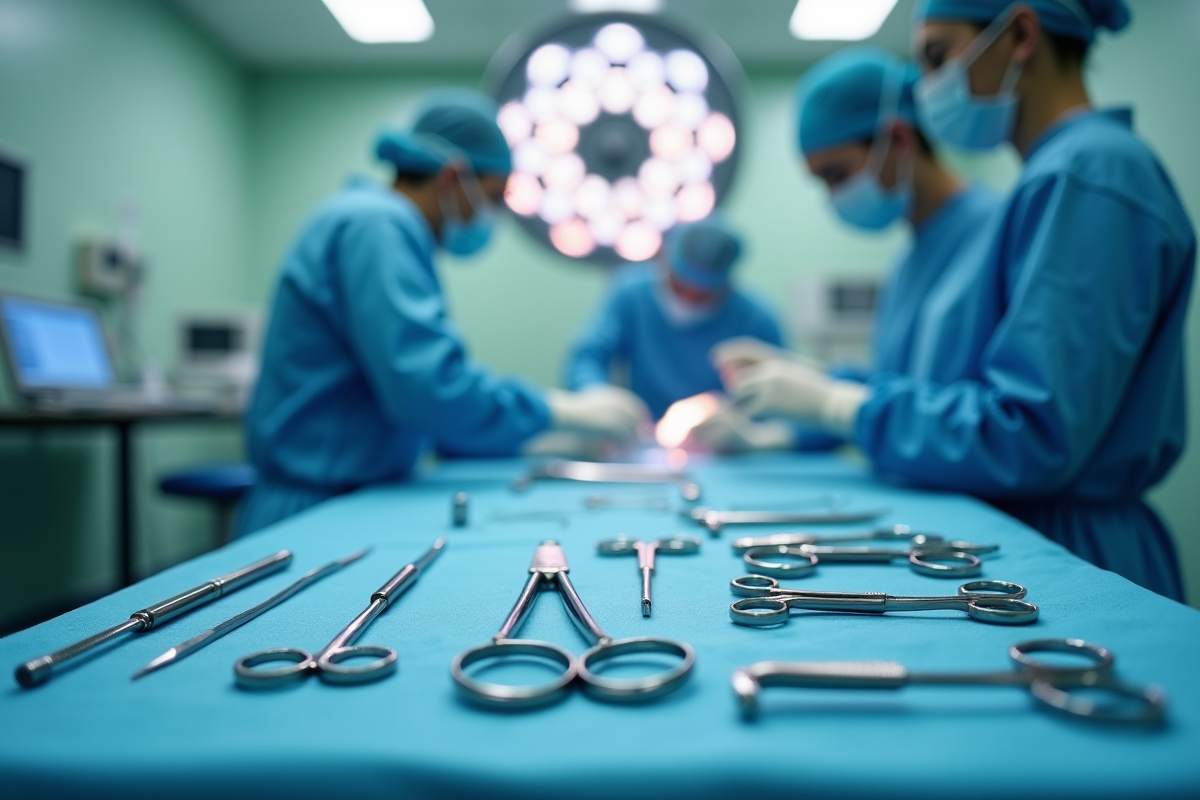
Un organe qui décide de changer de place sans prévenir : le prolapsus n’est ni rare ni anodin, mais il bouscule le quotidien et impose une préparation méticuleuse avant l’opération. Loin d’une simple formalité médicale, ce parcours exige lucidité et anticipation, depuis les rendez-vous préalables jusqu’aux ajustements post-chirurgicaux.
Pour garantir une récupération optimale, chaque étape compte. De la consultation médicale aux adaptations dans la vie de tous les jours, aucun détail ne doit être négligé. En s’appuyant sur des informations précises et en respectant à la lettre les consignes du corps médical, on pose les bases d’une guérison solide et plus sereine.
Comprendre le prolapsus et ses causes
Le prolapsus survient lorsque les organes du bassin, la vessie, l’utérus ou le rectum, perdent leur soutien naturel et avancent vers le vagin, parfois jusqu’à dépasser la vulve. On distingue plusieurs formes selon l’organe impliqué : cystocèle pour la vessie, hystérocèle pour l’utérus, rectocèle pour le rectum. Chacune de ces manifestations traduit un affaiblissement du plancher pelvien.
Les structures anatomiques en jeu
Le plancher pelvien, constitué d’un ensemble de muscles et de ligaments, agit comme un véritable socle pour les organes du petit bassin féminin. Lorsque cette structure se relâche, sous l’effet du temps, d’efforts ou de traumatismes,, les organes ne tiennent plus leur place. Voilà comment se déclenche le prolapsus génito-urinaire sous ses différentes formes.
Causes et facteurs de risque
Plusieurs paramètres interviennent dans l’apparition d’un prolapsus. Voici les principaux facteurs identifiés par les spécialistes :
- Accouchements par voie basse, qui fragilisent durablement le plancher pelvien
- Excès de poids, responsable d’une pression accrue sur la zone pelvienne
- Toux chronique, sollicitant de façon répétée les muscles de soutien
- Pratique d’activités physiques intensives, notamment celles impliquant des portés ou des efforts répétés
Chaque situation présente ses particularités : un examen approfondi, allant de la consultation clinique aux investigations complémentaires, s’impose pour cibler le type et l’étendue du prolapsus, mais aussi pour choisir le traitement le plus adapté à la patiente.
Options de traitement et indications chirurgicales
Face au prolapsus, les solutions thérapeutiques varient selon la gravité et l’évolution du trouble. En première intention, la rééducation périnéale reste privilégiée pour les formes débutantes. Des exercices ciblés, guidés par un kinésithérapeute, aident à renforcer le plancher pelvien et à limiter la progression du phénomène. Si ces efforts s’avèrent insuffisants, le recours à un pessaire, un dispositif en forme d’anneau inséré dans le vagin, peut offrir un soutien temporaire et un certain confort au quotidien. En savoir plus sur le pessaire.
Lorsque ces mesures conservatrices ne suffisent plus, la chirurgie s’impose. Le but est alors de replacer les organes dans leur position normale et de restaurer la solidité du plancher pelvien. Les techniques opératoires diffèrent selon le cas : certaines font appel à des implants synthétiques pour renforcer la zone affaiblie. Ce tissu de renfort, appelé prothèse, sert à soutenir durablement les organes.
La décision d’opérer repose sur des critères précis : prolapsus très avancé, échec des traitements non invasifs, ou symptômes particulièrement invalidants comme une incontinence urinaire majeure ou des douleurs pelviennes constantes. Avant toute intervention, un spécialiste procède à une évaluation complète pour ajuster la stratégie chirurgicale à chaque situation.
Préparation à l’intervention chirurgicale
La préparation à une opération du prolapsus commence bien avant le jour J. L’équipe médicale procède à une série d’examens préalables, notamment un examen clinique approfondi et des analyses comme l’ECBU pour détecter la moindre infection urinaire à traiter en amont. L’objectif : limiter tout risque inutile lors de l’anesthésie et de l’intervention.
Un entretien avec l’anesthésiste est systématiquement organisé. Ce rendez-vous permet d’évaluer la santé générale, d’anticiper les éventuels risques, et de choisir le type d’anesthésie adapté. La veille de l’opération, la consigne est stricte : rester à jeun à partir de minuit pour garantir la sécurité sous anesthésie générale.
Diverses mesures contribuent à réduire les complications postopératoires. On retient notamment :
- Le port de bas de contention pour limiter le risque de phlébite
- Le contrôle du poids et la prise en charge d’une toux persistante, facteurs qui pourraient compromettre la réussite de l’intervention
Arrêter la cigarette plusieurs semaines avant l’opération s’avère bénéfique pour la récupération respiratoire.
Anticiper le retour à la maison fait aussi partie de la préparation. Aménager son espace, organiser une aide pour les gestes du quotidien, solliciter un proche pour les premiers jours : tous ces ajustements facilitent la convalescence et limitent la fatigue. Une vision claire des besoins postopératoires permet d’aborder la période de rétablissement avec davantage de confiance.
Suites opératoires et récupération
Après l’opération, la vigilance reste de mise. Les douleurs sont fréquentes mais le plus souvent bien maîtrisées grâce à un traitement adapté. Il faudra toutefois éviter tout effort physique important pendant plusieurs semaines pour ne pas compromettre la cicatrisation.
Certains troubles peuvent apparaître : difficultés à uriner, fuites, constipation. Ces désagréments, bien que courants, ne doivent pas être pris à la légère. Une alimentation riche en fibres et une bonne hydratation aident à limiter la constipation. Les difficultés urinaires nécessitent un suivi rapproché et un ajustement du traitement si besoin.
Parmi les complications possibles, mais rares, figurent les saignements importants, la formation d’hématomes ou l’apparition de fistules. Un suivi médical attentif permet de les repérer au plus tôt et d’agir rapidement.
La vie intime peut aussi être impactée ponctuellement. Certaines patientes signalent une gêne ou des douleurs lors des rapports sexuels après l’intervention, généralement transitoires mais qui méritent d’être abordées avec le médecin pour adapter le suivi et rassurer.
La guérison complète s’étale parfois sur plusieurs mois. Des rendez-vous réguliers avec le chirurgien et le médecin traitant sont programmés pour surveiller la cicatrisation et adapter les soins. Reconnaître les signes d’alerte, savoir quand consulter, et se donner le temps de retrouver ses marques, voilà ce qui fait la différence entre une convalescence laborieuse et un retour confiant à la vie active. Au bout du chemin, la promesse d’un quotidien libéré des contraintes du prolapsus change bien des perspectives.